坐骨神経痛は非常に多くの方が経験する症状である一方、時には緊急事態にもなりうる怖い症状の一つです。
聞き慣れた言葉である坐骨神経痛。身の回りの方も、もしかしたらこの記事を読んでくださっているあなたも経験したことがあるのではないでしょうか?
年のせいだからしょうがない、と諦めている方も運動や生活上の注意、お薬や注射などで改善するかもしれません。正しい坐骨神経痛の知識を身につけて、対策していきましょう。
坐骨神経痛は病名ではありません
まず、「坐骨神経痛と診断された」「私は坐骨神経痛です」といった表現は正確ではありません。坐骨神経痛は病名ではなく、症状を表す言葉だからです。
お尻のあたりから太ももの後ろ、外側に感じる痛みのことを坐骨神経痛と呼びます。坐骨神経というのは、腰椎のところで枝分かれした神経が集まって太くなったもので、足の感覚や運動を司る働きを持っています。坐骨神経やその元となる神経が走行するどこかで障害されると、坐骨神経痛が発症します。
坐骨神経痛は多くの方が経験する症状で、成人の38%の方が経験したことがあり、18-19%の方は現在も症状がある、という調査が報告されています1)。つまり現在も5人に1人が坐骨神経痛を抱えている、ということになります。
坐骨神経痛を起こす疾患とは
坐骨神経痛を発症させる原因疾患は数多くありますが、代表的なのは腰椎の異常が原因となる疾患です。坐骨神経痛の原因として代表的なのは腰椎椎間板ヘルニアと、腰部脊柱管狭窄症です。
腰椎椎間板ヘルニアは、腰椎と腰椎の間にある椎間板がケガや年齢の影響で損傷し、外に飛び出してしまう疾患です。腰椎のすぐ後ろにある神経を圧迫すると、坐骨神経痛の原因となります。
腰部脊柱管狭窄症は腰椎の椎間板や、腰椎と腰椎をつなぐ関節の部分がすり減ることで変形し、出っ張った骨や靱帯の影響で神経の通り道が狭くなる疾患です。腰椎椎間板ヘルニアでは主に神経が前方から圧迫されるのに対して、腰部脊柱管狭窄症では神経が後方から圧迫されるという違いがあります。
腰椎椎間板ヘルニア、腰部脊柱管狭窄症については次のコラムをご参照ください。
脊柱管狭窄症のことを脊柱狭窄症と呼ぶことがあります。脊柱狭窄症については次のコラムをご参照ください。
腰椎が変形を起こすことを変形性腰椎症と呼びます。変形性腰椎症は脊柱管狭窄症を起こす原因となります。変形性腰椎症については次のコラムをご参照ください。
他にも、腰椎すべり症や脊髄腫瘍、腰椎に起こる感染症などが坐骨神経痛の原因になる可能性があります。また腰椎以外でも、坐骨神経の通り道、例えば骨盤内や大腿骨の後ろで神経が圧迫されて痛みを出すケースや、股関節自体の痛みを坐骨神経痛として感じているケースもあります。
坐骨神経痛の原因は?すぐにできるセルフチェック
もしお尻から太もものあたりに痛みを感じていて、腰の曲げ伸ばしで痛みが変化する場合は、腰椎が原因で坐骨神経痛を起こしている可能性が高くなります。その他、歩いていると徐々に足のしびれや痛みが強くなるものの、休むと回復するという症状(間欠性跛行(かんけつせいはこう)といいます)も腰椎が原因の坐骨神経痛に特徴的なものです。
腰椎が原因の坐骨神経痛として代表的なものは腰椎椎間板ヘルニアと腰部脊柱管狭窄症ですが、神経が圧迫されるのが前方からと後方からという違いがあります。腰を前に曲げると神経は前によるため、前方からの圧迫があると症状が強くなります。逆に腰を反らした場合、後方からの圧迫があると症状が強くなります。
つまり、腰を前に曲げる(立位体前屈のような姿勢)動きで症状が強くなる場合は腰椎椎間板ヘルニアの可能性が高くなり、腰を反らした時に症状が強くなる場合は腰部脊柱管狭窄症の可能性が高くなります。坐骨神経痛はその原因を明らかにするのが治療上重要であるため、両者を鑑別するために有用なセルフチェックと言えるでしょう。
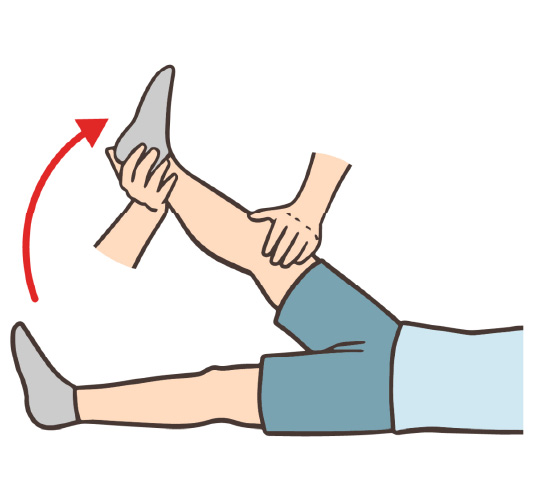
同じ原理で、仰向けに寝た状態で膝を伸ばして上にあげるSLRテストがあります。前方からの圧迫がある、つまり腰椎椎間板ヘルニアが原因の坐骨神経痛の場合、痛みが強くなるという結果が得られます。
立った状態で痛い足の方向に腰をひねりながら反らすと、後方からの神経圧迫が強くなるため症状が強くなります。これをKempテストといい、腰部脊柱管狭窄症の方で陽性になりやすい試験です。
ただし、腰部脊柱管狭窄症でも神経が前方から圧迫されているケースや、腰椎椎間板ヘルニアと腰部脊柱管狭窄症が同時に起きているケースなども少なくなく、あくまで参考程度としてください。
坐骨神経痛に効くリハビリとは?生活する上での注意も
坐骨神経痛の患者さんはクリニックや整骨院などで、ホットパックや赤外線治療、電気治療や骨盤牽引などの治療を受けることが多いと思います。はっきり効果があると立証している研究報告は少ないものの、従来から広く行われており、神経周囲の血管を広げ循環を良くすることで症状の改善が期待できる方法です。クリニックなどでは「リハビリ」と呼ばれることが多い治療法です。
それに対して、積極的に筋力を鍛えたり、可動域を広げたりすることでコンディションを改善しようとするのが理学療法です。腰椎周囲の筋力が弱く不安定であると神経は圧迫されやすく、股関節の前にある筋肉が硬いと腰は相対的に反らされるため、これも圧迫の原因になりやすいのです。理学療法士は患者さんの体を触って状態を把握し、トレーニングやストレッチを行っていきます。
自分で自分の状態を把握するのは必ずしも簡単ではないため、自分でトレーニングやストレッチを行う場合には、シンプルで負担が大きくなりすぎないメニューを考えると良いでしょう。動きが少ない筋力トレーニングの例としては、「プランク」があります。腕立て伏せの状態を作り、肘を曲げて床につけます。体がまっすぐになるよう支えながら、10-30秒程度その姿勢を維持します。

ストレッチでは、股関節前方の筋肉を伸ばすメニューが効果的です。片膝をついて体を前に出すことで、股関節を後ろに伸ばします。逆に股関節を下の写真のように曲げるストレッチと合わせて行うと良いでしょう。

もしこれらのストレッチやトレーニングで坐骨神経痛が強くなる場合には、神経に負担をかけている状態ということになるため、中止してください。神経に負担をかけずに神経周囲の筋肉や関節のコンディションを整えていくのが重要です。
腰椎椎間板ヘルニアでは膝を伸ばして腰を曲げる姿勢が負担になりやすく、腰部脊柱管狭窄症では腰を反らす姿勢が神経の負担になります。生活上の注意点が真逆になるので、どちらが原因なのか診断が重要ということが分かりますね。
力が入らない、尿が出づらいなどの場合には急いで受診を
坐骨神経痛はその名の通り、神経の症状です。人の神経は強く圧迫されたり損傷したりしてダメージを負うと、回復には時間を要し、あまりひどい場合には回復することなく後遺症になってしまうことがあります。脊髄損傷の方が一生車いす生活になってしまったりするのはそのためです。
神経の症状には段階があります。軽いものでは軽度のしびれ、段階が進むとしびれが強く感覚が鈍くなり、痛みを感じるようになります。さらに進むと足首や膝の曲げ伸ばしに力が入りづらくなり、重症になるとぴくりとも動かせなくなります。また腰椎にある神経は排尿の機能にも関わっており、尿が出づらい、尿もれしてしまうといった症状を起こすことがあります。この状態は最重症といえます。
力が入りづらくなった時点で神経の損傷はかなり進んでいると考えたほうがよく、動かせない、排尿に異常がでてしまうとすでに手遅れである可能性があります。いつもの坐骨神経痛、しびれ程度であれば様子をみていい場合がほとんどですが、重症化のサインには気をつけておきましょう。
病院で行う坐骨神経痛の治療
クリニックや病院では、坐骨神経痛に対して投薬治療を一般的に行います。使用するのは通常の痛み止めや、神経から来る痛み(神経障害性疼痛)に効果を発揮する薬、神経周囲の血管を広げて血流を改善する薬、神経に対して保護的に作用するビタミン製剤など、様々です。複数種類の薬を同時に使うことが多く、治療効果を見ながら調節していきます。
飲み薬で効果が不十分な場合には、神経ブロックという方法があります。障害されている神経の近くに針を刺し、炎症を抑える薬や麻酔薬を直接投与する方法です。神経ブロックにもいくつか種類があり、症状に応じて選択されます。レントゲンを見ながら注射する神経根ブロックは、診断も兼ねて行われることがあります。
神経ブロックでも効果が不十分で痛みのため日常生活に支障を来している場合、または足の麻痺や排尿の障害など急に重症化した場合には手術が行われます。手術では神経の圧迫を解除し、必要な場合金属を入れて腰椎(脊椎)を固定します。骨盤内や股関節周囲に問題がある場合にはそれに応じた治療法が行われます。
まとめ
坐骨神経痛について解説しました。同じ坐骨神経痛であっても、その原因によって生活上の注意や治療法が異なるため、正確な診断が重要です。もし以前から抱えている症状が最近悪化した、足の力が入りづらくなってきたなど症状が進んでいるサインがある場合は、早めの受診を検討してください。
参考文献等
コラムニスト

現役医師医療ライター Dr.Ma
患者さんやご家族が病状や治療について十分に理解し、医療職と協力しながら本人にとって最善の治療を選択していくこの時代。
医師も積極的に正しい情報発信をするべきと考え、医療ライターとして活動しています。
「よく分からないけど、お医者さんの言うことだから聞いておけば安心。」
「医者の言うことは、難しくて分かんね。」
そんな思いを抱えながら治療を受けることも多いでしょう。
しかし医療に絶対はありません。
どのような治療結果になったとしても、そのプロセスや治療内容を理解することで次に進むことができます。
医療の進歩はめざましく、施設によって方針が異なる場合もあります。
記事を参考にして、主治医とよく相談し後悔のない治療を受けてほしいと願っています。
 関連記事
関連記事
 関連記事
関連記事-
 2022/09/28
2022/09/28腰椎椎間板ヘルニアの治療として、保存治療と手術の中間に位置する、椎間板内酵素注入療法(コンドリアーゼによる化学的髄核融解術1))が誕生し、広まっています。
腰痛や足のしびれなどで整形外科を受診すると、しばしば診断される腰椎椎間板ヘルニア。頻度が高い疾患で、全人口の約1%、つまり100人に1人がかかっていると推定され...続きを読む
-
 2022/03/18
2022/03/18全国民がさまざまな症状に悩む中、男性では第一位、女性では二番目に多いのが「腰痛」です1)。コロナ禍でデスクワークの時間が増加し、腰痛の患者さんは急増しています。
そして腰痛の原因として多いのが、腰椎椎間板ヘルニア。つまり腰のヘルニアです。 よく聞く「腰のヘルニア」。詳しい説明を聞いたことはありますか? 腰のヘルニ...続きを読む
-
 2022/07/08
2022/07/08近年、再生医療という言葉を聞く機会が増えてきました。SF映画では失われた手足を再生する、人工臓器を作成して移植するなど、夢のある未来の治療が描かれることがあります。
そのような技術が現実的になっているわけではありませんが、iPS細胞に代表される再生医療の成果が着実に積み重ねられています。中には私たちが受けられる治療として、身...続きを読む
-
 2022/05/12
2022/05/12手を使いすぎたら腱鞘炎になってしまい整形外科で治療した、という良くある話。経験者の方もいらっしゃるのでは?
手を使いすぎたり細かい作業をしたりするとなる、女性に多い・・色々なイメージがあるかと思いますが、細かい話はよくわかりませんね。いつ自分がなるかも分からない、腱鞘...続きを読む