全国民がさまざまな症状に悩む中、男性では第一位、女性では二番目に多いのが「腰痛」です1)。コロナ禍でデスクワークの時間が増加し、腰痛の患者さんは急増しています。
そして腰痛の原因として多いのが、腰椎椎間板ヘルニア。つまり腰のヘルニアです。
よく聞く「腰のヘルニア」。詳しい説明を聞いたことはありますか?
腰のヘルニアってそもそも何?腰だけじゃなくて足まで痛いけど、本当にヘルニア?自分で治療はできないの?ほっといて大丈夫?ここではそんな疑問にお答えしていきます。
腰のヘルニアは様子をみてもいい場合と、早めに病院を受診した方がいい場合があります。ヘルニアを正しく知って、正しく治しましょう!
まずは正しい理解を。「腰椎」「椎間板」「ヘルニア」って何?
「腰椎椎間板ヘルニア」は少し長い病名なのですが、それほど難しい用語ではありません。
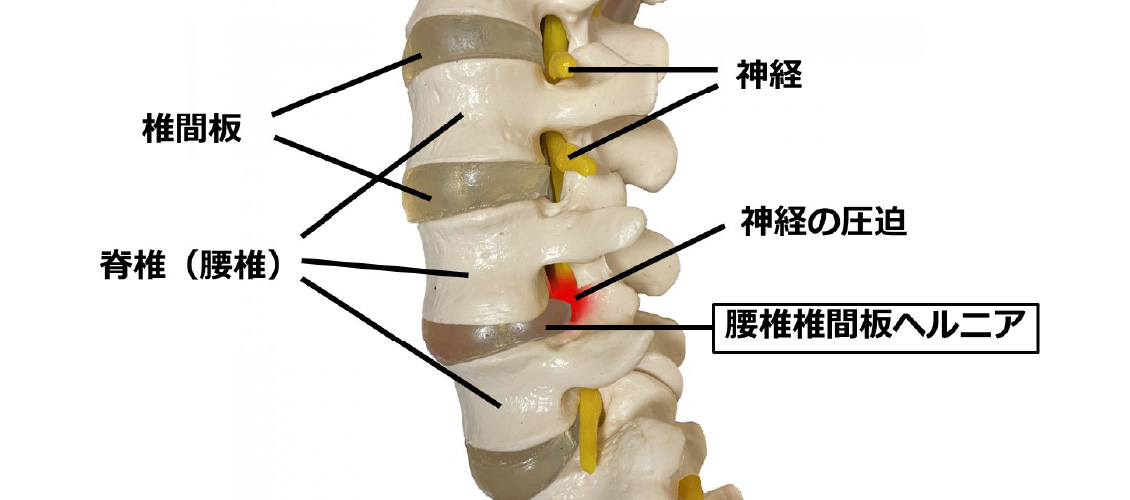
腰椎というのは、脊椎(いわゆる背ぼね)の一部です。脊椎は上から7つの頚椎(くび)、12の胸椎(背中)、5つの腰椎(こし)、仙骨(骨盤)、尾骨に分けられます。ヘルニアは頚椎、胸椎、腰椎どこにでも起こることがありますが、最も頻度が高いのは腰椎です。
椎間板は、数多くある脊椎の骨と骨の間にある、クッションの役割を果たす軟骨のような組織です。若いうちは水分を多く含み高い弾性を持ちますが、年齢を経るに従って水分は失われ傷つきやすくなります。
ヘルニアという言葉の語源は「脱出」を意味するラテン語のherniaです。お腹の中にある膜や腸の一部が足のつけ根から飛び出てしまう鼠径ヘルニア(脱腸)がよく知られています。「腰椎」の間にある「椎間板」がさまざまな要因で傷つき、椎間板の一部が「脱出」してしまうのが、腰椎椎間板ヘルニアです。
腰椎椎間板ヘルニアは頻度の高い疾患で、全人口の約1%、つまり100人に一人がかかっていると推定されています2)。男性にやや多く、平均年齢は40歳代前後とされていますが、20歳代でなることも珍しくはありません。
喫煙、肥満、遺伝性に要注意。腰椎椎間板ヘルニアになりやすい人とは。
腰椎椎間板ヘルニアは誰でもなる可能性があります。中でも喫煙と腰椎椎間板ヘルニアには関係があり、喫煙者は腰椎椎間板ヘルニアになる危険性が高いことが分かっています。以前吸っていた方よりも今吸っている人の方がよりリスクが高く、また吸う量が多いほどリスクが高いとされています2)。
その他ヘリコプターのパイロット、宇宙飛行士、医師および医療従事者、振動を伴う作業を行う方、時間に余裕のない労働環境などが発症のリスクになると報告されています。また、肥満がある方では腰椎椎間板ヘルニアになった時に手術が必要になることが多いため、要注意です。
これらの要因がない方でも、若くして発症することがあります。その場合は遺伝が原因かもしれません。腰椎椎間板ヘルニアには遺伝性があることが分かっており、原因遺伝子も明らかになってきています。若い年齢で発症する腰椎椎間板ヘルニアに遺伝の傾向が強いため、ご家族や親戚に10-30代で腰椎椎間板ヘルニアになった方がいる場合はより注意が必要です。
腰だけじゃなくお尻や太もも、ふくらはぎまで痛い!腰椎椎間板ヘルニアの症状セルフチェック
腰椎椎間板ヘルニアの症状は、大きく分けて腰痛と神経の症状があります。ここでは腰椎椎間板ヘルニアの特徴的な症状について紹介します。
椎間板には本来神経が通っていないため傷ついても痛みを感じることはないのですが、傷ついた部分にヒトの体の修復反応が働き、神経が入りこむことで腰に痛みを感じるようになります。
しかし、痛みが出るのは腰だけではありません。椎間板のすぐ後ろには、神経が通っています。神経はもともと非常に狭い通り道を通っているため、椎間板がわずかにでも飛び出ると神経は骨の中で圧迫されてしまいます。腰椎から出る神経はお尻や太もも、ふくらはぎなど下肢へ分布するため、神経が圧迫されると下肢に痛みやしびれが発生します。
腰椎椎間板ヘルニアのセルフチェック項目は多くのサイト等で紹介されていますが、ここでは最新のガイドラインでも挙げられている特に重要な5つの項目を紹介します。
- 腰からお尻、太もも、ふくらはぎまで広がる痛み
- 咳、くしゃみをすると痛みが強くなる
- 動作や姿勢などによって発作的に痛みが強くなる
- 神経の分布に一致する痛み
- SLRテスト陽性
1-3は痛みの性状について述べたもので、腰椎椎間板ヘルニアによる痛みの特徴を表しています。
4の「神経の分布」については次の図をご覧ください。
神経の分布
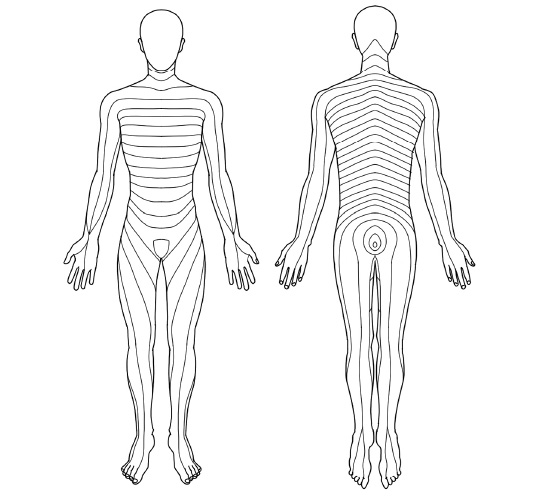
- これは、体に神経が分布する領域を線で分けて書いたもので、領域ごとに担当する神経が異なります。腰椎椎間板ヘルニアでは通常1つの領域に症状が発生するため、領域に一致して痛みが出ているとヘルニアの疑いが強くなるというわけです。
5のSLRテストというのは、次のようなテストです。
SLRテスト
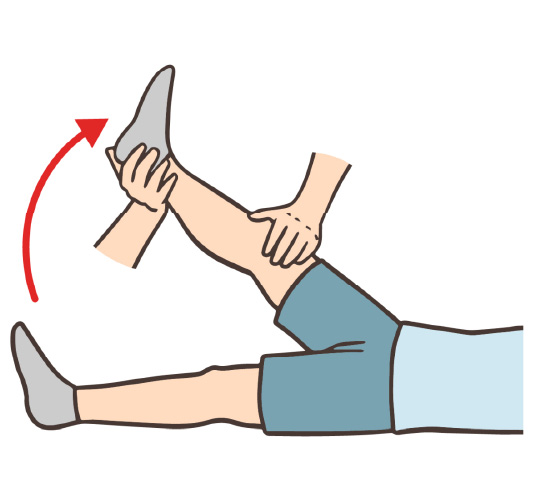
- SLRはstraight(まっすぐ) leg(足) raising(上げる)の略です。膝を伸ばしたまま足を上げると、神経が引っ張られるためヘルニアで圧迫されている神経の痛みが発生します。
1-5の項目単独では精度が高くありませんが、5つの項目が多くあてはまるほど腰椎椎間板ヘルニアの疑いが強くなります。
ただし、これらの項目は必ずしも腰椎椎間板ヘルニアに限定した症状というわけではないため、最終的な診断には医師の診察やMRIなどの画像検査が必要となることは認識しておきましょう。
腰椎椎間板ヘルニアの多くは自然に治ります。セルフケアの方法
脱出してしまった椎間板、つまり腰椎椎間板ヘルニアの多くは自然に小さくなることが知られています。大きく脱出したヘルニアや、元の椎間板から離れてしまうくらいずれたヘルニアでは特に小さくなりやすいことが分かっています。現時点で小さくなる時期を明確にした研究はありませんが、おおむね2-3ヶ月以内に変化がでてくると報告されています。
つまり2-3ヶ月症状をやり過ごすことができれば、徐々に症状が改善してくる可能性があるということです。ヘルニアの大きさは神経圧迫の程度と密接に関係しているため、特にお尻や太もも、ふくらはぎの痛みなど神経症状が改善する見込みがあります。
ここでは腰椎椎間板ヘルニアが自然に軽快してくるまでの間、症状を改善する可能性のあるセルフケアの方法を紹介します。
腰椎椎間板ヘルニアに限らず、「痛み」は「筋肉の緊張」と強く関係しています。痛みがあるとそれに備えて人は体を硬くして身を守ろうとします。すると筋肉の血流が悪くなり、その結果疲労物質や痛みの元になる物質が筋肉内にとどまってしまい、痛みが悪化するという悪循環に陥りやすいのです。
痛みを軽くするためには筋肉の緊張を和らげることが重要で、筋肉をゆっくりと伸ばすストレッチが有効です。ただし、腰椎椎間板ヘルニアではあまり強いストレッチをすると症状が悪化してしまう可能性があります。
椎間板は、腰椎の骨と骨の間にある組織ですから、腰をひねるような力を加えると損傷が広がってしまうかもしれません。強く腰をひねるようなストレッチは避けたほうがよいでしょう。
また、神経の圧迫が強い状況では神経を伸ばすようなストレッチは下肢の痛みを引き起こす可能性があります。地面に座って足を伸ばして腰を曲げる、いわゆる柔軟体操はリスクがあると言わざるをえません。
神経を伸ばさずに腰やお尻の筋肉をストレッチするには、膝を曲げた姿勢で行うのが安全です。

椎間板にかかる負担を減らすには、腰椎まわりの筋肉を鍛えることが重要で、特に腹筋の働きが活発になると骨は安定します。ただ腹筋運動の繰り返しはやはり椎間板の負担となってしまいます。腰を曲げたり伸ばしたりという運動の回数を少なくしながら腹筋を鍛える方法に、「逆ブリッジ」があります。腕立て伏せの状態を作り、肘を曲げて床につけます。体がまっすぐになるように支えながら、10-30秒程度キープします。
 つらい時は膝をついてもかまいません。
つらい時は膝をついてもかまいません。
ここに挙げたセルフケアの方法は多数ある中のごく一例です。個人に合った方法は人それぞれですので、色々試してみるのが良いでしょう。ただし腰や下肢の痛みが強くなる場合には、無理して行わずに中止して様子を見るようにしてください。
自己診断が抱えるリスク。やはり病院での診断がオススメ
ここまで読んでいただいた方は、「腰椎椎間板ヘルニアは腰や下肢に痛みがでて怖いけど、時間が経てば自然によくなるんでしょ?じゃあストレッチや筋トレをして様子をみよう」と考えるかもしれません。それも多くの場合、間違いではありません。
しかし、腰椎椎間板ヘルニアの自己診断は2つのリスクを抱えることになります。それは、神経症状が後遺症として残ること、そして他の疾患の可能性です。
診断が遅れると神経の症状が後遺症となることも
神経は圧迫される程度が強いほど、また圧迫されている期間が長いほど損傷される程度が強くなります。人の神経は損傷に対して非常に弱く、再生能力が乏しいため一度確定した神経症状は後遺症として永続的に残ってしまう可能性があります。例えば脳梗塞による麻痺が完全には回復しないのと同じ理由です。
腰椎椎間板ヘルニアにより神経が圧迫され損傷されると、腰痛や下肢のしびれ、痛みが残ってしまう可能性があります。さらに神経の損傷が強くなると、下肢の筋力が弱くなり感覚が鈍くなる、麻痺症状を起こすことがあります。筋力低下は回復に時間がかかることが知られており、完全麻痺に至ってしまうとその後の回復は難しいと考えられています。
また、腰椎の神経は下肢だけでなく排泄や排尿に関わる機能も担っています。そのため重症の腰椎椎間板ヘルニアでは尿が出づらくなる、便がもれてしまうなどの症状を引き起こすことがあります。
「自然に回復するだろう」と思って様子を見ているうちに神経症状が進行し、取り返しのつかない後遺症を残してしまう、というケースもあるため早めの診断を受けるに越したことはありません。
もしかしたら骨のがん?腰や足に痛みを起こすのは腰椎椎間板ヘルニアだけではありません
腰椎にある神経を圧迫して腰や足に痛みを引き起こす腰椎椎間板ヘルニアですが、ヘルニア以外の原因で神経を圧迫しても似たような症状を発生させます。近年頻度が増加しているのが、がんの転移による症状です。
肺がんや胃がん、前立腺がんなどが血流に乗って脊椎にたどりつき、そこでしこりを作るために神経を圧迫して症状を出すというケースです。腰椎椎間板ヘルニアで圧迫されやすい場所と近いところに転移が起きた場合、症状のみから両者を見分けるのは困難です。レントゲンやCT、MRIなどの精密検査が必要となります。
他にも腰痛や下肢のしびれ、痛みには脊椎に起こる感染症(化膿性脊椎炎)や骨折、大動脈瘤など怖い病気が隠れている可能性がゼロではありません。やはり病院での診断がオススメという理由が分かりますね。
神経症状が強い場合には早めの受診、必要なら手術を!
腰椎椎間板ヘルニアと考えられる場合でも、次のようなケースでは早めの受診が勧められます。
- 腰痛や下肢痛が強く日常生活に支障を来している
- 痛みやしびれが徐々に強くなっている
- 原因のはっきりしない発熱が続く
- 体重が短期間に減少している
- 足に力が入りづらい、足首が持ち上がりづらくサンダルやスリッパが脱げてしまう
- 尿が出づらい、便がもれる
病院では保存的治療、または手術的治療が行われます。腰椎椎間板ヘルニアは自然回復が見込まれるため原則として保存的治療が行われますが、下肢の麻痺や排尿、排泄の症状がでている場合には緊急手術が行われることもあります。
腰椎椎間板ヘルニアに対する保存的治療
薬物治療
鎮痛薬、筋肉の緊張を和らげる薬、抗うつ薬(痛みの経路に効果を発揮する)などが処方されます。ヘルニアを根本的に治療する飲み薬は存在せず、自然にヘルニアが小さくなるまでの対症療法という位置づけです。
ブロック注射
お尻の真ん中から針を刺す仙骨硬膜外ブロックや、神経のより近くに針を刺す神経根ブロックがあります。痛みや炎症を治療する薬剤を神経近くに直接注入するため、飲み薬よりも早く、しっかりと症状を軽減する効果が期待されます。
理学療法
ストレッチや筋力強化訓練を行うリハビリテーションです。体幹の動きを改善し、安定化することで症状の改善を図ります。
コンドリアーゼ
2018年に承認されたばかりの新しい治療法です。椎間板内に直接コンドリアーゼという成分を注入することで椎間板を構成する成分を分解し、その結果椎間板の内圧が低下してヘルニアによる神経圧迫を軽減させる方法です1)。レントゲン装置を使用しながら、背中の少し脇の方から長い針を刺して行います。
腰椎椎間板ヘルニアに対する手術的治療
腰椎椎間板ヘルニアに対する手術は、神経を圧迫しているヘルニアを摘出し、必要があれば骨を削る処置を行います。神経そのものを治療する方法はなく圧迫要因を取り除く手術であるため、術後の回復の程度は手術前の状態と回復能力によって異なります。
Love法
背中に5-10cm程度の皮膚切開をおいて、骨の間や骨を削ってできたスペースからヘルニアを摘出する方法です。神経の状況を直接観察し、避けながら確実に処置を行うことができます。
MED: micro endoscopic discectomy
直径16mmほどの円筒を背中から入れ、内視鏡で観察しながらヘルニアを摘出する方法です。筋肉へのダメージが少ない状態で処置を行うことができます。
PELD: percutaneous endoscopic lumbar discectomy
MEDよりもさらに小さな内視鏡や手術器具を使用して1-2cm程度の小さな傷から処置を行う方法です。現時点では最小侵襲(最も負担が少ない)といえる手術方法です3)。
まとめ
腰椎椎間板ヘルニアの基本から、セルフチェック・セルフケアの方法、病院で行う治療について紹介しました。用語をなんとなく知っていても漠然としたイメージしかなく、いざ症状が出た時や、病院で診断を告げられた時には慌ててしまうもの。正しい知識をもって、自分に合った治療法を選択できるようにしたいですね。
参考
2) 腰椎椎間板ヘルニア診療ガイドライン(改訂第3版)
3) 「腰椎椎間板ヘルニア」臨床と研究97(7), 2020
コラムニスト

現役医師医療ライター Dr.Ma
患者さんやご家族が病状や治療について十分に理解し、医療職と協力しながら本人にとって最善の治療を選択していくこの時代。
医師も積極的に正しい情報発信をするべきと考え、医療ライターとして活動しています。
「よく分からないけど、お医者さんの言うことだから聞いておけば安心。」
「医者の言うことは、難しくて分かんね。」
そんな思いを抱えながら治療を受けることも多いでしょう。
しかし医療に絶対はありません。
どのような治療結果になったとしても、そのプロセスや治療内容を理解することで次に進むことができます。
医療の進歩はめざましく、施設によって方針が異なる場合もあります。
記事を参考にして、主治医とよく相談し後悔のない治療を受けてほしいと願っています。
 関連記事
関連記事
 関連記事
関連記事-
 2022/07/15
2022/07/15胸郭出口症候群(きょうかくでぐちしょうこうぐん)は、症状が人によりさまざまで、診断が難しいことから今でも診断や治療に議論があり、話題に挙がりやすい疾患です。
医師の間でも認知度が高い疾患とは言えず、中々診断がつかずに患者さんが長期間悩んでいることがあります。自分や周囲の人に当てはまる症状がないかどうか、少し気にしなが...続きを読む
-
 2022/03/30
2022/03/30私たちの体重を支えて歩行や走行の土台になっている足。小さな体でがんばってくれています。非常に大切な働きをしている割に多少の変形は気にされないなど、ないがしろにされがちです。
裸足で駆け回ることの少なくなった現代の子供たちに密かに増加している足の異変。それが外反扁平足(がいはんへんぺいそく)です。 大切なお子さんが後々で足の症状...続きを読む
-
 2022/11/16
2022/11/16坐骨神経痛は非常に多くの方が経験する症状である一方、時には緊急事態にもなりうる怖い症状の一つです。
聞き慣れた言葉である坐骨神経痛。身の回りの方も、もしかしたらこの記事を読んでくださっているあなたも経験したことがあるのではないでしょうか? 年のせいだから...続きを読む
-
 2022/08/29
2022/08/29枕が変わると眠れない方がいるように、枕と睡眠は密接な関係があります。枕、そして睡眠は私たちの健康に大きく影響します。
その割に、枕をマジメに考えたことがある方は、多くないのではないでしょうか?なんとなく今も使っているその枕。あなたの寝ちがいや頚椎椎間板ヘルニアによる症状の原因に...続きを読む